大動脈弁形成術とは?
私たちの体の中を血液は絶え間なく循環しています。その中心にあってポンプの役割を果たしているのが心臓です。全身に新鮮な酸素を送り届けた後の、どす黒い静脈血は、まず右心房に戻ってきます。右心房から右心室に行った血液は、肺に送られて新鮮な酸素を取り込んで真っ赤な動脈血になります。右心房と右心室の出口にはそれぞれ三尖弁、肺動脈弁があり、血液が逆流しないようになっています。動脈血はいったん左心房に戻り、僧帽弁を介して筋肉が発達した左心室に送られます。左心室の筋肉が強く収縮することにより動脈血は全身の隅々までめぐることができるわけです。全身に送られた血が、また心臓に戻ってこないように、左心室の出口には大動脈弁があります。
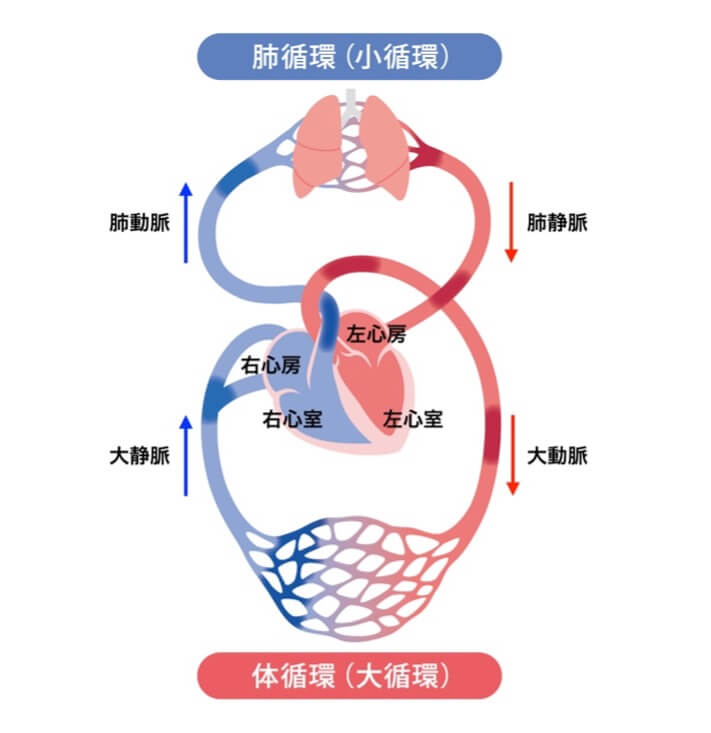
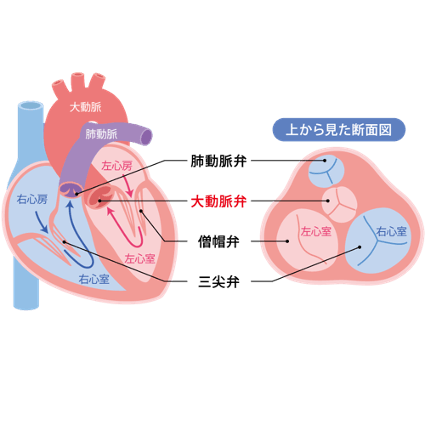
このように心臓は4つの部屋と4つの弁で構成されています。弁は血液がスムースに流れ、一方通行を逆流しないような役割を果たしています。これらの弁がうまく機能しなくなった状態を弁膜症と呼びます。弁を扉に例えると、蝶番が錆びて、扉が開きにくい、あるいは完全に開ききらない状態を狭窄症と呼びます。逆に扉が開いたまま閉じない状態を閉鎖不全症と呼びます。
なかでも大動脈弁は、左心室と大動脈という、最も血圧の高い部位を隔てており、その役割は重大です。この大動脈弁がうまく開かなくなった状態を大動脈弁狭窄症、うまく閉じ切らない状態を大動脈閉鎖不全症と呼びます。このような場合には、大動脈弁の機能を元通りにするための外科手術が必要となります。
大動脈弁に対する外科手術には、大動脈弁を切り取って、新しい人工弁を植え込む「大動脈弁置換術」と、大動脈弁を修理してその機能を回復させる「大動脈弁形成術」の2種類があります。大動脈弁狭窄症には「大動脈弁置換術」が行われることがほとんどです。大動脈閉鎖不全症にも以前は「大動脈弁置換術」しか方法がありませんでしたが、最近になり「大動脈弁形成術」が行われるようになってきました。「大動脈弁形成術」は英語で”aortic valvuloplasty”というので”AVP”という略語を使うことがあります。 しかし大動脈弁形成術は我が国でもまだ20年くらいの歴史しかない新しい手術です。手技に熟練を要することや、手術を必要とする患者さんがそれほど多くないこともあり、まだ十分と普及するには至っていません。日本胸部外科学会の集計では、2018年の一年間に全国でも350例程度しか行われていませんでした。これは大動脈弁のみの手術の2.5%に過ぎませんでした※1。
※1 Shimizu Hほか Thoracic and cardiovascular surgeries in Japan during 2018
Annual report by the Japanese Association for Thoracic Surgery
69巻1号 Page179-212 2021年より引用
われわれが2014年におこなった全国調査では、大動脈弁閉鎖不全症に限っても大動脈弁形成術は8%にしかおこなわれませんでした※2。当院では、ドイツの一流施設で修練した國原主任教授を中心として積極的に大動脈弁形成術に取り組んでおりますので、弁の状態さえ良ければご自身の弁を活かすことが可能です。
※2 Arimura Sほか A nationwide survey of aortic valve surgery in Japan: current status of valve preservation in cases with aortic regurgitation. General Thoracic and Cardiovascular Surgery. 65巻8号 Page429-434 2027年より引用
大動脈弁形成術が必要となる病気
大動脈弁狭窄症では弁が硬くなり、温存することは難しいですが、弁自体が柔らかい大動脈弁閉鎖不全症には大動脈弁形成術が可能です。大動脈弁の構造は、弁の根元にあたる弁輪と呼ばれる台座と、必要となる病気は、おもに大動脈弁閉鎖不全症です。大動脈弁は弁輪と呼ばれる大動脈弁を形作る台座と、開いたり閉じたりする3枚の羽である弁尖で成り立っています。通常はこれらがうまく役割を果たして血液の逆流を防いでいますが、なんらかの異常により弁がうまく閉じきらないと大動脈弁閉鎖不全症が起こります。その原因は様々ですが、以下のように分類することができます。
弁が引き伸ばされ弁尖同士が支えきれなくなることによる逆流
通常は弁尖同士がお互いを支え合い、弁輪よりも高い位置で弁尖同士の隙間をなくして血液の逆流を防いでいます。しかし弁が弱くなって引き伸ばされてしまうと、お互いに支え合うことができなくなり、その弁尖が他の弁よりも低くなってしまいます。するとその間に隙間が生じ血液が逆流するというわけです。
弁輪が拡大して弁尖同士が支えきれなくなることによる逆流
たとえばマルファン症候群のような先天性遺伝子異常があると、全身の線維組織が弱くなるため、弁輪に常に血圧がかかると、弁輪が少しずつ引き伸ばされて拡大してきます。そうすると弁尖同士が支えきれなくなって、弁尖自体に異常が無くても、ついには中心に隙間ができてしまい、血液の逆流が発生します。マルファン症候群がなくても、高齢により線維組織が弱くなって弁輪が拡大することがあります。
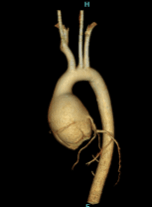
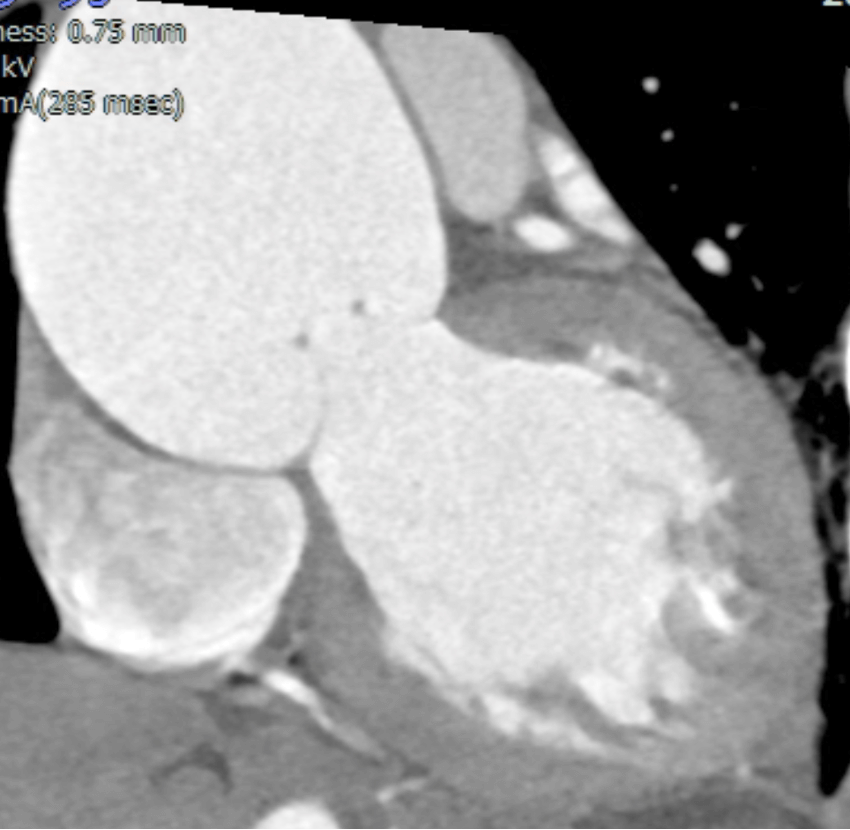
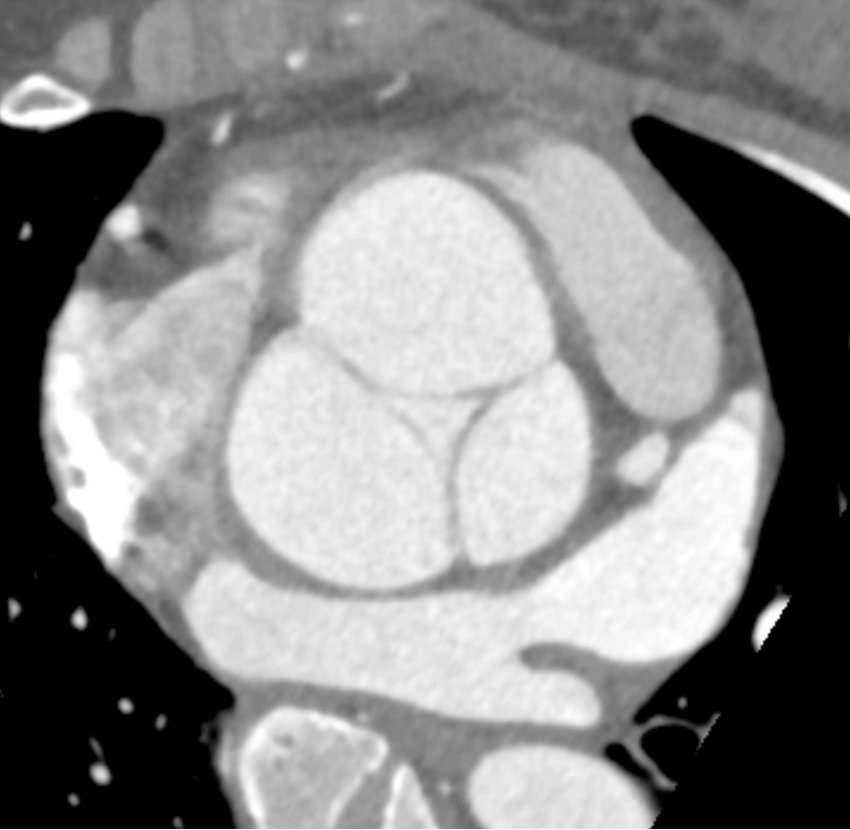
通常は3枚ある弁尖が2枚しかないことによる逆流
大動脈弁は通常は3枚の羽でできていますが、そのうち2枚の弁が癒合して、2枚の羽しかないことがあり、これを先天性2尖弁と呼んでいます。そうすると癒合した方の弁が相対的に長くなるため、うまく支えきれなくなって低くなり、その隙間から血液が逆流するようになります。かなり稀ですが、弁が1枚しかなかったり(先天性1尖弁)、4枚もあったりすることがありますが(先天性4尖弁)、このような場合も閉鎖不全症が起きやすくなります。

感染性疾患
子供のころにリウマチ熱にかかった方の後遺症で閉鎖不全症になることがあります。また、歯を抜いた後などに細菌が血中に入り込み、弁に取り付いて弁を破壊してしまうことがあり、感染性心内膜炎と呼んでいます。この場合も破壊された弁の隙間から血液が逆流して閉鎖不全症となります。
動脈硬化
高齢になり動脈硬化が進むと、弁自体が石のように固くなり「石灰化」という状態となり、通常は大動脈弁狭窄症を発症します。しかし中には固くなった弁が開いたまま閉じなくなり閉鎖不全症を発症することがあります。
膠原病
関節リウマチや全身性エリテマトーデスのような全身に炎症を起こす病気では、全身の線維組織を固くしてしまうことがあります。その結果、大動脈弁の線維組織も固くなってしまい、動脈硬化による石灰化と同じ状態となり弁が閉じにくくなってしまいます。
外傷性
かなり稀ですが、交通事故や転倒などで胸に急激に強い力は加わると、弁に穴が開いて血液の逆流が生じることがあります。
大動脈弁形成術の適応
大動脈弁閉鎖不全症の治療の第一歩は、心臓の負担を和らげることに尽きます。そのためには塩分を控えたり、血圧を下げたり尿量を増やしたりするお薬を飲む内科的治療が中心となります。
しかし内科的治療はあくまでも病気の悪化を防ぐことしかできませんので、弁に生じている血液の逆流自体を改善することはできません。そのため、ある程度の症状が出たり、心臓の負担がある程度まで生じた段階で外科的治療を考える必要があります。
大動脈弁形成術は以下のような検査結果あるいは症状が出ている時に適応になります。
長期間にわたる大動脈弁閉鎖不全症により心臓が拡大している
自覚症状がなくても、心臓超音波検査(心エコー)で左心室が一定以上に拡大していると、手術をした方が長生きすると言われています。具体的には一番大きいとき(拡張期)で65mm、一番小さいとき(収縮期)で45mmを越えたら手術をした方が良いと勧められています。ただし体格の小さいかたはその限りではなく、収縮期の大きさが体表面積あたり25mmを越えたら手術が勧められています。
長期間にわたる大動脈弁閉鎖不全症により、心臓の機能が低下している
自覚症状がなくても、心臓超音波検査(心エコー)で心臓の機能が低下していると手術が勧められています。具体的には正常で60%以上ある左室駆出率が50%を下回ると手術が勧められます。アメリカのガイドラインでは55%を切ったら手術を考慮してもよいと言われています。
心不全の症状が現れている
大動脈弁閉鎖不全症が進行すると左心室の負担が大きくなり、心不全の症状が出てくるようになります。一番多いのが、平地では大丈夫でも階段を登ったり坂道を歩くときに息切れが出てくることです。平地でも息切れが出たり、眠るときに横になると息苦しくなるようではかなり症状が進んでいる証拠です。このような症状が現れたら手術を考慮したほうが良いでしょう。心不全の重症度の判定には、以下のようなNYHA分類(New York Heart Association functional classification)をよく使用しますので参考にしてください※3。
| 分類 | 症状 |
| NYHAⅠ度 | 日常生活における身体活動では症状が出ない |
| NYHAⅡ度 | 日常生活における身体活動(坂道や階段を上る)で症状が出る |
| NYHAⅢ度 | 日常生活以下の身体活動(平地を歩く)で症状が出る |
| NYHAⅣ度 | 安静時やいかなる身体活動でも症状が出る |
※3 NYHA分類: ニューヨーク心臓協会による、自覚症状を基準とした心不全の重症度の分類です。症状とは疲労、動悸、呼吸困難、狭心痛を指します。
大動脈弁形成術の方法
大動脈弁形成術は、人工心肺を使って心臓を止める「開心術」と呼ばれる方法によって行われます。
開心術を行うには、まず患者さんを全身麻酔で眠らせて、人工呼吸を施します。そして前胸部にある胸骨という骨を縦に切って心臓を露出します。ついで人工心肺という装置を用いて全身に血液を送り出す間に心臓の動きを止めて大動脈弁形成術を行います。
大動脈弁形成術の方法は大動脈弁閉鎖不全症の原因によって異なります。弁が弱くなって引き伸ばされて逆流が起こっている場合は、引き伸ばされた弁を縫い縮めることで修復可能です。
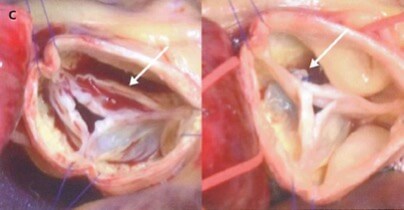
弁輪や大動脈が引き延ばされることによりと弁尖同士が支えきれなくなって逆流が起こっている場合は、人工血管で拡大した部分を取り替えることにより逆流を制御することができます。
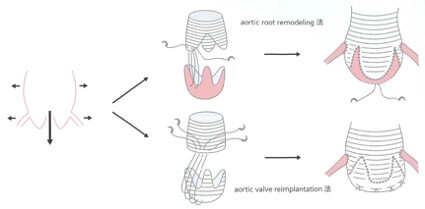
もちろんこれらが組み合わさって逆流が起きる場合も少なくないので、人工血管で拡大した部分を取り替えて、なおかつ引き伸ばされた弁を縫い縮めることが必要な場合もあります。
最近では胸を切る大きさを小さくして身体の負担を減らす低侵襲心臓手術(MICS:ミックスといいます)が行われるようになってきましたが、肋骨の間を切って大動脈弁形成術をおこなうことはまだ稀だと思われます。
大動脈弁形成術の成功率
海外の一流施設では、大動脈弁閉鎖不全症で手術を受けた患者さんの約7割に大動脈弁形成術が可能で、約3割で人工弁による置換術が必要であったというデータがあります。
当院の経験では約9割で大動脈弁形成術が可能で、残る1割で人工弁による置換術が必要でした。
この手術が原因でお亡くなることは稀で、当院では一人もお亡くなりになった方はいらっしゃいません。
弁の耐久性に関しては上記の大動脈弁閉鎖不全症の原因のうち、「2.弁輪が拡大して弁尖同士が支えきれなくなることによる逆流」に関して良く調べられています。海外の施設では手術から10年から20年経っても、おおむね8-9割程度の患者さんが再手術なしで元気にしています。我が国の複数の病院を併せたデータでも、手術から5年経過した段階で、9割以上の患者さんが再手術なしで元気にしています。
大動脈弁形成術の利点・欠点
これまでの大動脈弁閉鎖不全症に対する手術は、大動脈弁を切り取って人工弁で取り替える大動脈弁置換術が一般的でした。人工弁の種類はカーボンなどで作った機械弁とウシやブタの生体組織を用いた生体弁に大別されます。機械弁を用いた場合、何もしないと弁に血栓が生じて脳梗塞などを起こしてしまうので、血栓ができないようにする抗凝固剤を一生飲み続ける必要があります。また、薬の量を調整するために毎回採血も必要になります。そのため、出血のリスクが高い職業やスポーツをしている方や、出産を予定している女性などには勧められません。一方、生体弁を用いると、抗凝固剤は最初の三ヶ月以降不要ですが、若い方ほど劣化が速く進行するため、手術後10年から20年の間に再手術を必要とする確率がかなり高くなります。


このほか、心臓を覆っている膜である自己心膜を用いて大動脈弁を置換する「尾崎法」という方法もあります。自分の組織を用いるので、大動脈弁形成術と混同されがちですが、自分の大動脈弁は全く残りませんので、大動脈弁置換術に分類され、大動脈弁再建手術と呼ばれることがあります。まだ10年以上の耐久性が分かっていないので、広く普及するには至っていません。
一方、大動脈弁形成術を受けると、抗凝固剤は全く不要になります。まだ歴史の浅い手術ですので、20年以降の耐久性はまだ不明ですが、10年から20年程度であれば、機械弁よりは少し劣るものの、生体弁よりは長持ちすることが先述のごとく分かってきています。
人工弁を植え込むと身体障害者1級になりますが、大動脈弁形成術を受けると障害年金をもらうことはできません。
術後の看護や患者さんが自分で気をつけることは一般的な大動脈弁置換術とほぼ同様ですが、再発を防ぐために、血圧の上昇を防ぐことが重要です。そのためには塩分制限などの食事療法も重要ですし、術後のリハビリテーションで、適切な血圧を保つ適度な運動強度を知っておくことが重要です。
上記のように大動脈弁形成術にはいくつもの利点がありますが、以下のようなデメリットも考えられます。
- 弁の変性が強いと形成できない場合がある
- まだ全ての病院で受けることはできない
- 弁置換術より技術と経験を要するので、病院によって治療効果の差がある
- 長期的な耐久性が不明である
このように大動脈弁形成術にも長所・短所がありますが、抗凝固剤を服用しなくて良いなど、生活の質を考えると、とりわけ若い患者さんにお勧めできる魅力的な手術です。
まとめ
大動脈弁閉鎖不全症の原因が分類され、大動脈弁形成術は以前より普及してきたとはいえ、まだ経験や技術を有するため、一部の病院でしか行われていません。したがって長期的な成績は不明ですが、抗凝固剤が不要で生体弁よりは長持ちすると考えられ、若い方にとって大変魅力的な手術です。
当院ではドイツで豊富な経験を積んできた國原主任教授が大動脈弁形成術に積極的に取り組んでおります。もし大動脈弁閉鎖不全症をお持ちで、上記のような手術の適応に達した場合には、当院の心臓外科までご相談ください。
当院では國原主任教授を中心とした大動脈弁形成術の経験豊富なハートチームが一丸となって、患者さんの個別の状態に応じた最適な治療、手術を提供していきます。
われわれは「慈恵で手術を受けて良かった」をスローガンに、患者さんファーストの質の高い医療を提供してまいります。大動脈弁閉鎖不全症でお悩みの方はいつでもお気軽にご相談ください。




